
第34期
出刊日:2015-10-15
返回上一層手指關節痠痛別輕忽 小心類風濕性關節炎!
關節痠痛是常有的毛病,若發生在中老年人身上更是常以為是老了、關節退化所致。其實關節痠痛背後的病因很多,若是類風濕性關節炎引起,延遲就醫,可能會造成永久的傷害。
諮詢/李克仁(臺大醫院內科部風濕免疫過敏科主治醫師、臺大醫學院內科臨床助理教授)
撰稿/丁彥伶
45歲的王小姐發現每天早上醒來,手指就又腫又僵硬,連洗臉時要扭個毛巾都扭不乾,她愈想愈不對勁,趕快就醫,驗血後醫師說這是類風濕性關節炎,還好她發現的還算早,所以服用非類固醇類消炎止痛藥,加上少量免疫調節劑,病情就完全控制住了,關節未被破壞。
而48歲的張小姐命運卻完全相反,她早就發現起床手指關節有僵硬狀況,但遲未就醫,等到確診類風濕性關節炎時,病發早超過一年以上,雖然用藥後也獲得控制,但是關節已經部份受損,變形的手指已難恢復⋯⋯
提起關節痠痛,大多人會直接聯想到「退化性關節炎」,其實關節炎有很多種,退化性關節炎大多發生在負重的關節,或是容易反覆過度使用及受傷過的關節;例如膝關節和髖關節,過度使用的手關節等,因為是過度使用引起,所以通常只要減少使用,症狀就會減輕;而類風濕性關節炎則相反,愈是不用、愈易腫痛,增加活動後,腫痛和僵硬的症狀反而減輕了。
類風濕性關節炎引起的疼痛若未及時治療,破壞的不只是關節而造成行動不便,全身包括心臟、肺臟等器官,都可能受到自體免疫細胞的攻擊而受損,因此一旦懷疑有類風濕性關節炎,必須儘速就醫,絕對是不能等的。
晨僵超過一小時是最重要徵兆
類風濕性關節炎是自體免疫細胞攻擊自己身體的組織而引起發炎,最主要影響的是身體的小關節,尤其是手指關節。有別於退化性關節炎主要損傷的是靠近指尖部的「遠端指關節」,類風濕性關節炎侵犯的手指關節首先是以接近手掌的近端指間關節、掌指關節、手腕關節,而且腫痛關節常有左右對稱性。
類風濕性關節炎最特別之處是會有早晨僵硬疼痛症狀,稱為「晨僵」;雖然有些關節炎也有早晨僵硬現象,但是多很快就能恢復,最久不會超過半小時,而類風濕性關節炎愈不活動愈腫痛,晨僵通常超過一小時,甚至要過了中午活動度才變好。而僵直性脊椎炎雖然也有晨僵,但是主要是以身體中軸關節,尤其是脊椎僵直為主,與類風溼性關節炎以周邊關節為主不同。
類風濕性關節炎的另一個特點是會發炎,關節會腫脹、疼痛與局部變熱,退化性關節炎有些也會腫,但是類風濕性關節炎的腫像紡綞狀,主要腫在關節部位而不是整個手指,有些人會誤以為是水腫。
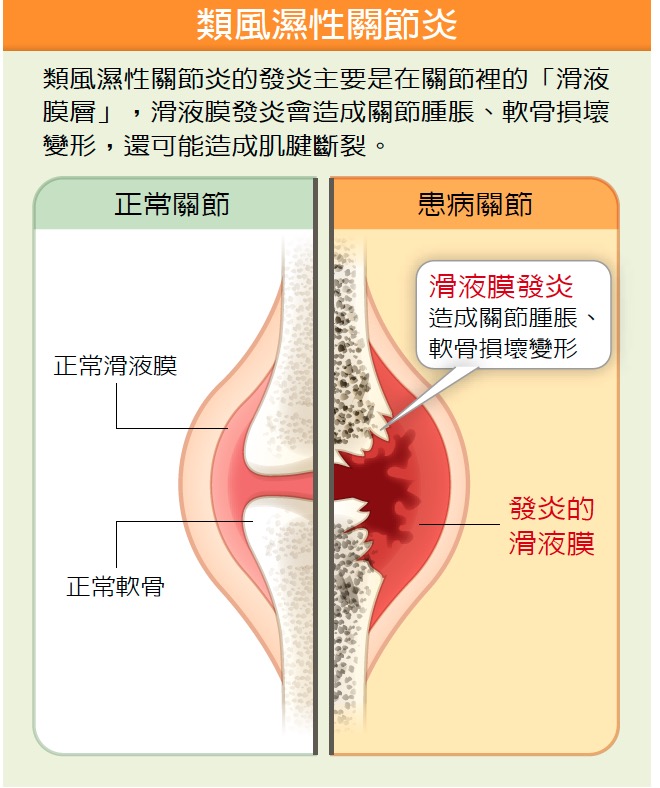
滑液膜發炎造成關節腫脹
類風濕性關節炎的發炎主要是在關節裡的「滑液膜層」,滑液膜層掌管關節腔裡的潤滑關節液,當滑液膜層產生的潤滑物質太少,關節活動時就會痠痛。正常的潤滑關節液像「蛋清」一樣很稠、澄清,沒有任何發炎物質,而類風濕性關節炎患者的滑液膜發炎則會增生過多關節液,裡面充滿發炎細胞,造成關節腫脹。而且滑液膜增生就像癌細胞一樣到處「吃」,可能吃掉軟骨、吃掉肌腱,軟骨損壞變形之外,還可能造成肌腱斷裂,而且不只侵犯手關節,許多晚期患者的第一、第二頸椎也會受損,還可能侵犯全身器官,例如造成肺纖維化等等。
類風濕性關節炎好發於中年女性
類風濕性關節炎的確實發生病因不明,因好發族群以中年女性居多,推論也許和女性荷爾蒙有關,但男性也會得,男女比例約為1:3。此外,和體質、遺傳也有關係,但遺傳只佔其中小部份,多數患者沒有明顯家族史,少數患者有家族史,但並非直接遺傳此病,可能是媽媽是類風濕性關節炎,而女兒是紅斑性狼瘡或兒子是僵直性脊椎炎等,都是跟免疫相關的疾病。
所以家族三代血親內若有人罹患類風濕性關節炎,家族成員需要提高警覺,若有相關症狀時可以先跟醫師提及家族史,可以及早讓醫師鑑別診斷,但是並不需要過度擔心,也不需刻意做基因檢測預測是否會罹病。
診斷類風濕性關節炎 抽血檢驗配合症狀
診斷類風濕性關節炎,一是檢驗血中是否有類風濕性抗體因子,約有7到8成的患者血中可驗出此因子,另外則是檢驗Anti-CCP(抗環瓜氨酸抗體),約有90%到95%的敏感度。這兩種抗體驗出,代表可能罹病,醫師會從上述檢驗結果配合患者症狀,綜合研判是否罹患此病。
是否有危險因子會誘發類風濕性關節炎?目前比較確知的是抽菸,刊登在2010年風濕病學誌(Annals of the Rheumatic Diseases)中的研究顯示,一般人血中的類風濕性抗體陽性機率約為20%,吸菸者則為33%,也就是說吸菸者類風濕性抗體陽性率較高,所以最好不要吸菸。
病毒感染在自體免疫疾病也佔一定的角色,許多患者在發病前曾發生感染,推論某些病毒會誘發免疫反應,但尚不確定是哪些病毒。而國內外的研究都發現,牙周病也會增加類風濕性關節炎,所以控制好牙周病也是預防方式。
治療藥物多元 早治療不致殘障
過去國內知名作家「杏林子」自12歲罹患類風濕性關節炎後,導致全身關節變形、終身坐輪椅,讓大家印象深刻。很多患者一聽診斷為類風濕性關節炎,擔心是否日後會殘障,早年也許有可能,但現在醫藥進步,醫師可以用的「武器」愈來愈多,患者的控制效果大多不錯,只要患者不要延誤就醫,通常關節的活動度都可以維持,不致影響到全身而造成行動不便。
類風濕性關節炎的治療目標,是止痛、控制發炎及避免關節侵蝕。
類風濕性關節炎前半年的治療最重要的任務是「消炎」,通常使用消炎藥物加上免疫調節藥和類固醇,把發炎減到最低,再慢慢減掉類固醇,最好一天不要超過兩顆,並盡可能在前半年把類固醇量減到零。
免疫調節藥物(或稱為疾病修飾抗風濕藥物)有很多不同選擇,最常使用且最重要的是Methotrexate(MTX),此藥原本是用來治療癌症,後來發現低劑量具有調節免疫的「保養」作用,所以跟消炎止痛藥合併使用,可以改變體質,減少止痛藥及類固醇的使用。免疫調節藥物被證實可以預防患者骨關節受損變形。
不過,仍有約2至3成的患者可能控制不佳,如果治療半年,且已使用含MTX之2種藥物以上仍無太大成效,可向健保申請使用生物製劑。目前生物製劑約有6種都必須注射(靜脈或是皮下),去年還有新的小分子口服藥物上市,藥物各有不同的作用機轉,所以如果使用某種生物製劑治療效果不佳,患者還有許多選擇,只要及時接受正規治療,類風濕性關節炎患者的病情多可以受到控制,不致於發生肢體殘障的情況。
什麼是生物製劑?
生物製劑通常是仿效生物分子或針對生物分子作用設計,運用標靶治療方式,針對患者體內的某些引致發炎的因子直接消滅,或是減少異常細胞激素,能夠阻斷骨關節持續破壞。
由於現在生物製劑有很多種選擇,因此可以針對個人的情形做不同的治療計畫。使用生物製劑的重點,第一要排除感染的問題,因為都是採取抑制免疫的方式進行治療,患者的抵抗疾病的功能較差,所以病患平常要注意預防感染。
另外,台灣有很多B、C型肝炎和肺結核病患,由於藥物會影響免疫功能,所以有B型肝炎及肺結核的患者使用此藥前,需先把疾病檢查清楚並控制好;B型肝炎帶原者有可能需使用抗病毒藥物預防,避免肝炎發作;C型肝炎病患比較沒有這個問題,建議用藥前與肝膽腸胃科醫師討論。
日常生活注意事項
類風濕性關節炎患者最要避免的,就是「抽菸」,吸菸者易誘發類風濕性關節炎發作,控制中的患者更是不要吸菸,否則也會影響病情控制。
另外,若患者有在服用免疫調節藥物MTX,最好避飲用咖啡和茶,以免影響藥物代謝,其他則只需正常飲食即可。但因為患者體內處於長期發炎狀態,是心血管疾病的高危險群,所以要注意高血壓、高血糖、高血脂等「三高」問題。此外,因患者長期服用消炎止痛藥,也要留意腸胃出血問題及腎臟問題。
類風濕性關節炎本身就是一個骨質疏鬆的危險因子,加上病人會使用到類固醇,因此骨質疏鬆症的預防非常重要。原則上,類固醇的使用希望半年內能控制到零,但是許多人無法辦到,所以一旦超過3個月類固醇無法減到零,就要注意骨質疏鬆及骨頭壞死的預防,還要防範類固醇併發的白內障提早出現,患者每天要補充鈣片及維他命D,而使用免疫調節藥物者同時也要追蹤造血功能和肝功能。
健康Q&A
Q、類風濕性關節炎患者適合做運動嗎?什麼樣的運動?
A、不同時期的關節炎所適合的復健運動有所不同,建議諮詢醫師,視情況做調整。以「慢性期」來說,當關節炎已經控制住,除了伸展運動外,患者可嘗試一些增加心肺功能及低衝擊性的運動,像是快走、游泳、跳舞、騎腳踏車等,但要注意避免受傷。若是運動後關節更不舒服,應先休息,再和醫師討論當下的狀況,以決定目前適合的運動型態。
Q、生物製劑吃太久會有副作用嗎?有副作用怎麼辦?
A、生物製劑會降低自體免疫,因此患者抵抗力較弱,表示較易受感染,因此必須注意有無傳染病流行,出入公共場所及人多的地方最好戴口罩,有部份藥物會影響肝功能,但是影響輕微,所以只要每3個月抽血監測,若肝功能受影響可調整藥量及使用頻率,若未改善則可考慮換藥。
Q、風濕痛就是類風濕性關節炎嗎?
A、兩者完全不一樣。民眾常把中年以後的關節疼痛當成「風濕痛」,其實西醫學上並沒有風濕痛這個名詞。一般人說的風濕痛,比較像是受傷或老化引起的退化性關節炎疾病。有些退化性關節疾病患者常在下雨或是刮風等氣壓、濕度改變的情況下,特別感覺關節痠痛,所以中醫稱為「風濕痛」。而西醫所說的「類風濕性關節炎」,是從英文Rheumatoid arthritis翻譯過來的醫學名詞,並不是因為原先有一個「風濕性關節炎」的疾病,才會有一個「類」風濕性關節炎。