
第45期
出刊日:2018-07-15
返回上一層子宮內膜癌發生率急速竄升 子宮保衛戰!子宮癌症全解析
過去,很少人聽過子宮內膜癌,近10年來,子宮內膜癌的發生率持續增加,成為台灣婦女增加最快的癌症,發生率和發生人數均超越子宮頸癌。如何保護這個女性身體裡最柔軟、肩負孕育生命重任的器官?
諮詢╱鄭文芳(臺大醫院婦產部婦科主任、臺大醫學院婦產科教授)
撰稿╱黃筱珮
最近幾個月,林太太經常被「月事」所擾,原本經血該在7天左右就排乾淨,卻一直滴滴答答、拖了10幾天,有時兩次月經之間還會出血,她愈想愈不對勁,鼓起勇氣就醫檢查,醫師發現她的子宮內膜有不規則增厚現象,切片檢查後確認她罹患了子宮內膜癌。
提起子宮方面的癌症,許多人的印象可能還停留在「6分鐘護一生」的子宮頸癌。事實上,從2010 開始,「子宮內膜癌」的發生率已超越子宮頸癌,成為婦女生殖道癌第一名,也是2003年至2013年這10年間,台灣婦女增加最快的癌症。
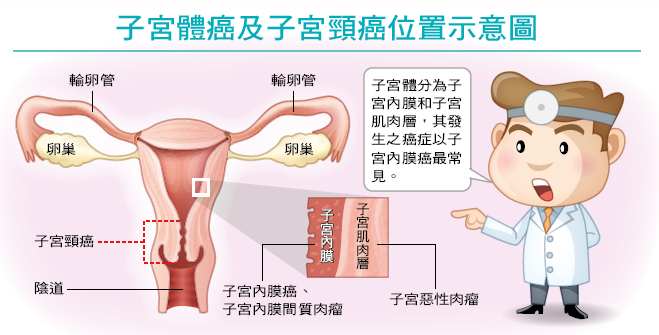
子宮位於骨盆腔內,子宮頸則是子宮與陰道相連的部位。因此,子宮相關的癌症包括「子宮體癌」以及「子宮頸癌」,其中,子宮體癌又以子宮內膜癌最常見。
子宮體癌篇
子宮體分為「子宮內膜」和「子宮肌肉層」。前者可能發生子宮內膜癌及子宮內膜間質肉瘤,後者衍生的癌症則是子宮惡性肉瘤。總括來說,子宮體癌主要是子宮內膜癌以及惡性肉瘤。
一、子宮內膜癌
20年前,子宮內膜癌還是相當少見的婦癌,但2003年至2013年這10年間,子宮內膜癌的粗發生率成長134%,成為台灣婦女增加最快的癌症,超越子宮頸癌。
衛福部「癌症登記報告」數據顯示,2015年,子宮體癌發生個案數共計2,440人,占全部癌症發生個案數的2.32%;當年因子宮體癌死亡人數占全部癌症死亡人數的0.55%,共計259人。發生率排名於女性為第6位;死亡率的排名於女性為第13位。組織形態分布,以子宮內膜癌最為常見,占2,440位個案的87.18%。
相對的,由於衛福部大力推廣子宮頸抹片篩檢,子宮頸癌發生個案自1998年的2796人,降為2015年的1485人,17年來減少了一半之多。子宮頸癌病人數下降,子宮內膜癌卻大幅攀升,除與篩檢政策有關,國人生活型態的西化,也是致病的主要因素。
婦女有不正常出血應警覺
子宮內膜癌最常出現的症狀就是「不正常出血」,停經前女性只要是非經期間的出血、或是經期間經血和血塊過多等異常現象,都要注意。子宮內膜癌好發年齡多為50~60歲停經婦女,停經後的婦女如果出血,建議趕快檢查。
子宮內膜篩檢不像子宮頸可做抹片,也沒有腫瘤標記,第一步通常是先照超音波,如果發現子宮內膜變厚,擔心病變,可以進一步做子宮內膜切片,切片進行病理化驗和診斷最直接。
一旦確認子宮內膜癌,建議做磁振造影檢查(MRI),因為子宮位於骨盆腔內,內膜癌細胞可能侵犯子宮肌肉層,磁振造影可以較清楚看見轉移與否,以及癌細胞侵入子宮肌肉層的深度;之後再做胸部X光檢查,查看是否發生胸部和肺部轉移。
雖然子宮頸抹片不能篩檢子宮內膜癌,不過臨床上發現有10%的病人在做子宮頸抹片時「不小心」被篩出子宮內膜癌,因為病變細胞掉到子宮頸,屬於較幸運的病人。
子宮內膜癌治療首選為手術
子宮內膜癌的治療,不論是否轉移,都以手術為第一選擇。除非評估病人手術危險性高,才考慮放射線治療或化學治療。
子宮內膜癌的期別採取「手術分期」,開刀時先沖洗腹腔、收集腹腔細胞,切除腹內疑似病灶,及子宮、輸卵管、卵巢、骨盆腔及主動脈旁的淋巴結,以及大網膜切片取樣。開刀後化驗才能確認期別,依侵犯部位分4期,再依期別和危險因子,追加放療及化療。
好消息是,子宮內膜癌有85%都是第一期,5年存活率達到83%以上,若進展至第三期,5年存活率降為32~60%,到了第四期只剩下5~20%。

二、子宮惡性肉瘤
比起子宮內膜癌,「子宮惡性肉瘤」患者少很多,但近年也呈現上升趨勢。2014年,知名美食作家韓良露因罹患子宮惡性肉瘤過世,喚起婦女對這個疾病的重視。
子宮惡性肉瘤約占子宮體癌的1成左右,好發在6、70歲的女性,又可細分為「子宮平滑肌肉瘤(LMS)」以及「子宮內膜間質肉瘤(ESS)」;前者發生在子宮肌肉層的平滑肌、後者則是發生在子宮內膜間質細胞。
2015年癌症登記報告顯示,當年子宮體惡性腫瘤新發生個案有2440人,其中子宮內膜癌占87.18%,扣除其它非特定癌症,子宮惡性肉瘤約占12%、300人。
危險因子不明確 子宮肌瘤惡性化僅1%
子宮惡性肉瘤的危險因子並不明確,不過有文獻指出,曾接受骨盆腔放射線照射是誘發因子,發生率增加5.38倍。另外有一項30年的追蹤研究發現,乳癌病人長期使用「泰莫西芬(Tamoxifen)」輔助治療會增加危險因子,在1萬7千多名病人的追蹤發現,有12人出現子宮惡性肉瘤。
很多婦女擔心「子宮惡性肉瘤是子宮肌瘤引起的嗎?」子宮肌瘤在生育年齡的婦女中,發生率約20%,隨著年紀愈大比例愈高,在更年期前後,發生率達40~50%。但是不必恐慌,子宮肌瘤絕大多數是良性腫瘤,只有1%會惡性化,比例甚低。
子宮惡性肉瘤無明顯症狀
早期子宮惡性肉瘤並沒有明顯症狀,通常是腫瘤變大,腹部摸到硬塊、非特定的陰道出血,例如非經期出血、停經後出血;或壓迫造成骨盆腔或腹部疼痛、飽漲感、頻尿等症狀,才被發現。
婦女若有子宮肌瘤建議定期追蹤,若發現肌瘤成長快速,更年期後反而增大,或影像檢查發現與周邊組織界線不明顯、血流豐富,都須懷疑可能為惡性。除了超音波,通常會建議進行電腦斷層(CT)和磁振造影(MRI),甚至採用氟-18去氧葡萄糖正子電腦斷層掃描(FDG-PET/CT scan)加以判別。
由於影像檢查也無法百分之百確定,因此若醫師高度懷疑,會建議病患手術切除可疑病灶或子宮,再進行病理組織化驗,加以確診。
子宮惡性肉瘤惡性度高 預後不佳
子宮惡性肉瘤的惡性度高,預後多半不佳,第一期的5年存活率低於50%、第二期20%左右,若已發生遠離轉移的第四期,5年存活率是0%。
主要治療方式是手術全子宮切除。輔助治療則有放射線治療、化學治療、荷爾蒙治療和標靶治療,對於無法手術完全切除病灶者,輔助治療可以增加存活率。子宮惡性肉瘤有極高的復發率,且超過半數會遠端轉移,因此即便接受有效治療後,也務必定期追蹤。
罹患子宮癌症,一定要切除子宮嗎?
為清除癌細胞,減少日後復發,子宮體癌和子宮頸癌的標準治療都應該要切除子宮,不過由於有些患者是年輕女性,面臨究竟要接受根除性手術,減少復發?或是要保留生育的機會,顯得兩難。若有生育考量,子宮頸癌1A或1B期但腫瘤小於2公分者,為保留生育機會,可以保留子宮,僅切除子宮頸,不過國外研究顯示日後流產率也高,因為容易子宮頸閉鎖不全,且局部復發機率比標準治療的風險高。而子宮內膜癌患者,如果未侵犯到子宮肌層,可以考慮給予高劑量黃體素,之後每3至6個月追蹤評估。但同樣的,保留子宮將來癌症復發機率也較高,且一旦復發、遠端轉移的機率高。另外,吃高劑量黃體素會增加中風機率,所以是否要保留子宮,因有利有弊,建議與醫師多加討論。
子宮頸癌篇
所有的癌症都一樣,早期發現早期治療,預後最好,子宮頸癌的5年存活率,第一期達85~90%、2A期80%、2B期60~70%、3A期45%、3B期30~36%,第四期只剩下10~14%。
1995年政府提供子宮頸抹片篩檢以來,因抹片提早發現的癌前病變的人數增加,進展為侵襲性癌的發生率和死亡率都顯著降低。在那之前,子宮頸癌的發生率和死亡率經常高居女性癌症第一位。
2015年的癌症登記報告顯示,當年子宮頸癌發生率為女性第9名;死亡率的排名為第7位。當年度被診斷出子宮頸癌患者為1,485人,死於子宮頸癌者661人。隨著子宮頸癌(人類乳突病毒,HPV)疫苗普及,疫苗等於「初級預防」、搭配子宮頸抹片的「次級預防」,可預見遭受子宮頸癌威脅的女性將會愈來愈少。
圖說:接種HPV疫苗可預防HPV病毒感染、降低罹患子宮頸癌機率。
HPV病毒是子宮頸癌的危險因子
目前已知人類乳突病毒(HPV)感染是子宮頸癌最重要的危險因子,主要是經由性行為傳播感染。危險因子還包括抽菸、多重性伴侶、長期使用口服避孕藥、性病史等。
HPV病毒持續性感染會引發子宮頸病變,其中第16型及第18型引起的子宮頸癌占7成,接種HPV疫苗可預防感染、降低罹癌率。一般建議12至13歲女性接種,疫苗保護力可達10年以上。不過,HPV疫苗僅能預防7~9成左右的子宮頸病變,且保護力並非終身,因此仍需定期接受子宮頸抹片檢查。
子宮頸癌進展緩慢
早期子宮頸癌通常沒有明顯症狀,多是出現輕微、非特異性的症狀,很容易被忽略。常見症狀如持續性陰道分泌物、性交後出血、間歇性出血等。如果子宮頸癌侵犯到子宮旁臨近的正常組織和骨盆腔壁的神經時,則會有坐骨神經痛、下腹疼痛、及因尿路阻塞造成腎盂積水的現象。
子宮頸癌進展緩慢,若能早期發現治癒率非常高。在台灣,30 歲以上的婦女可接受每年一次免費的子宮頸抹片篩檢,若連續3年檢查皆為陰性,之後可以考慮降低抹片的頻率。只要曾發生性行為的女性,都建議在發生性行為後3年起每年接受一次抹片檢查。若檢查結果顯示「病變異常」,就需要進一步進行陰道鏡以及切片檢查。
子宮頸癌的分期與治療
子宮頸抹片能及早揪出「癌前病變」,5年存活率接近100%。針對輕度癌前病變建議「3~6個月抹片及陰道鏡追蹤檢查」;中重度癌前病變則建議「子宮頸圓錐狀切除」。若不適合接受手術,可考慮「冷凍治療」,不過復發率較高。如果癌前病變程度嚴重,加上已過生育年齡,病人不想保留子宮,或是「子宮頸圓錐狀切除」手術後無法配合定期追蹤者,可考慮連同子宮頸、子宮全摘除。
若已進展到侵襲癌,標準治療就是「根除性子宮切除術」,切除子宮和子宮頸,再視期別進行骨盆淋巴結摘除術、輔助放射線治療和化學治療,減少復發機率。
所有的癌症都一樣,早期發現早期治療,預後最好,子宮頸癌的5年存活率,第一期達85~90%、2A期80%、2B期60~70%、3A期45%、3B期30~36%,第四期只剩下10~14%。

健康Q&A:
Q、想要接種HPV疫苗預防子宮頸癌,但已經有性行為,還能打嗎?
A、已經有性行為的婦女,如果有意願接種HPV疫苗,建議先做HPV病毒檢測,確認是否有感染。如果未感染(呈現陰性)就可以打,感染的話(陽性)可以諮詢醫師,討論是否適合接種。
請別錯過本期其他精彩內容…
- 孫越膽管結石發炎、急性肺阻塞 精彩公益人生謝幕
- 2017十大癌症死亡率排行 肺癌最致命 連續8年蟬聯第一
- 麻疹、百日咳、日本腦炎未絕跡 成人也需要補接種疫苗
- 頭痛老是一再發作? 也許你需要預防性治療!
- 突然暈倒了! 腦神經出問題了嗎?
- 小水泡也可能是大危機! 如何對抗帶狀疱疹、單純疱疹?
- 心臟的開關失靈了?! 談心臟瓣膜疾病
- 喘到心臟衰竭! 淺談肺動脈高壓
- 尿酸出現紅字!要治療嗎?
- 你「眼紅」了嗎? 結膜、角膜發炎怎麼辦?
- 四肢末端像被鐵鎚敲打… 法布瑞氏症患者難以言喻的痛
- 「脂糖肝」易得肝癌!
- 不只會腳麻! 糖尿病併發神經病變 全身都會受影響
- 指甲出現異狀怎麼了?
- 新版每日飲食指南8大重點 教您吃得更健康!