
第45期
出刊日:2018-07-15
返回上一層麻疹、百日咳、日本腦炎未絕跡 成人也需要補接種疫苗
今(2018)年4月國內發生麻疹疫情,引起國人普遍的關注,進而引發一波搶打疫苗潮。不少人驚訝麻疹居然還在流行,且感染者多為青壯年;如今麻疹疫情雖暫歇,但此事件也提醒大家,有些傳染病小時候雖打過疫苗,效力並非永久,別因此輕忽。
諮詢╱陳宜君(臺大醫院感染科主任、臺大醫學院內科教授)
撰稿╱張雅雯
麻疹是傳染力高居第一的法定傳染病,平均1個患者會傳染給12~18人。今年3月一名男子從泰國搭機返台、又搭機到日本沖繩,引發國內後續麻疹疫情。疾病管制署統計,截至5月15日止共計24例麻疹確定病例,超過往年整年的通報確診個案數,其中7例為境外移入病例,17例為國內感染、接觸者總監測人數高達8456人。迄今病例數控制在24例,遠低於麻疹被推估的可傳染人數,顯示台灣多年的疫苗政策、防疫措施,及此次中央及地方、醫界及公衛總動員,做得非常好。
其實台灣每年都有麻疹確定病例,只是以境外移入個案為主,沒有受到今年如此普遍的高度關注。境外移入常見的來源國或地區與當地麻疹疫情以及國人旅遊喜愛程度有關,因此,來源國或地區主要是東南亞,至於許多國人愛去的日本也是大宗,且從日本染麻疹回台的病例多是20幾歲的年輕人。
麻疹
麻疹初期症狀易誤為一般感冒
麻疹初期症狀包括3C,也就是咳嗽(cough)、鼻炎(coryza)、結膜炎(conjunctivitis)等,但是此3C特異性不高,非常類似感冒,加上麻疹在今日的台灣非常罕見,醫師大多沒有實際看過麻疹個案的經驗,通常是等到有特異性的皮疹出現,醫師才會想到麻疹這個診斷,將病人進行適當的隔離以避免傳播給醫療機構內的其他人;並且依規定通報到疾病管制署,及採集血疫檢體送化驗。在適當的隔離之前,麻疹可能已經傳出去了,因為麻疹在出皮疹的前4天就有傳染力。此外,發疹前在口腔內出現「柯氏斑點」,是麻疹最早有特異性的病徵,不過出現時間比較短,且不是每個患者一定都有,故醫師不易察覺。
麻疹典型的皮疹是從耳後開始,數小時之內擴散到整個臉、往下蔓延驅幹及四肢。但不是每個患者都以典型的皮疹表現,甚至因為初始症狀像感冒,有服用藥物,可能誤以為是吃感冒藥引起的藥物疹。
疫苗效力非永久 成人若無抗體建議補接種
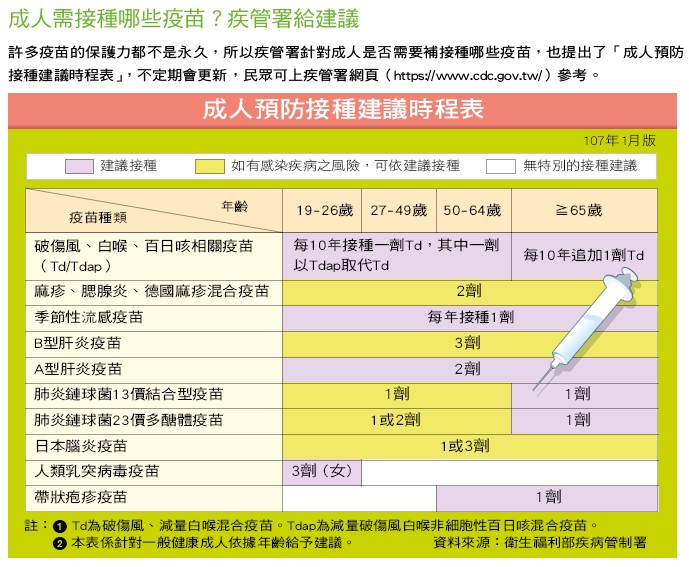
對付傳染力強大的麻疹,對個人而言,接種麻疹疫苗是最佳保護之道;對國家社會而言,接種麻疹疫苗是最符合成本效益的措施。麻疹疫苗是幼兒常規接種疫苗項目之一,我國以公費提供,對於出生滿12個月及滿5歲至入國小前,各接種1劑麻疹、腮腺炎、德國麻疹混合疫苗(MMR)。由於麻疹傳染力很高,為了達到根除麻疹的目標,世界衛生組織建議國家疫苗接種率需要超過95%,以達到群體保護效果。我國幼兒完成2劑MMR接種率高達97%以上。
其實1981年以前出生者幾乎都曾自然感染麻疹,具有終身保護力。1978年我國全面推行麻疹接種,疾病管制署指出1981年以後出生的,也就是今年37歲以下的民眾,理論上都有接種過麻疹疫苗。但疫苗世代社區鮮少有麻疹疫情,可能是缺乏來自環境的自然免疫追加強化的作用,疫苗世代孩子長大後抗體的陽性率和效價下降,因此近年來感染麻疹的多半是20~30歲的年輕人。
這次的麻疹疫情讓許多成人急著去補接種疫苗,其實可以先檢測體內是否有抗體,再視結果是否有補接種的必要。麻疹疫苗是減毒疫苗、不是死菌疫苗,所以不是每位民眾皆可接種麻疹疫苗,譬如免疫不全者需要醫師評估。此外,有些人即使依規定接種麻疹疫苗仍然無法產生足夠的抗體,這可能是體質因素。甚至原來已經有抗體的民眾,可能因為使用類固醇等免疫抑制藥物而使得抗體消失,而失去保護力。此等民眾只能依賴良好的基本的健康保健習慣,以及疫苗群體保護效果。
百日咳
百日咳頻傳家庭群聚感染 新生兒風險高
傳染力與麻疹不相上下的是百日咳(1人可傳染12~17人),這不是只有在教科書上出現的疾病。2017年就有一起百日咳群聚感染事件,是2個月大的男嬰被媽媽傳染,然而媽媽當初咳嗽時並沒有意識到罹患百日咳。
根據疾管署監測資料顯示,2012至2016年共270例百日咳確定病例,以2個月以下、未達接種疫苗年齡之嬰兒為最多(105例,38.9%),其次為21歲以上成人(48例,17.8%)。近5年所發生之51起(124例)群聚事件中,主要仍以家庭群聚44起(101例)為主。
孕產婦建議補接種百日咳疫苗 胎兒也受惠
同樣的,百日咳早已是常規預防接種項目,目前公費接種政策為出生滿2、4、6月以及滿1年6個月,各接種1劑「白喉破傷風非細胞性百日咳、b型嗜血桿菌及不活化小兒麻痺五合一疫苗(DTaP-Hib-IPV)」,滿5歲至入小學前接種1劑「白喉破傷風非細胞性百日咳及不活化小兒麻痺四合一疫苗(DTaP-IPV)」。
但是因為嬰幼兒感染百日咳的症狀較為嚴重,又以1歲以下的嬰兒是高危險群,所以會接觸新生兒的成人也有必要做好防護。近年來疾管署推廣孕產婦自費接種1劑「減量破傷風白喉非細胞性百日咳混合疫苗(Tdap)」,除了媽媽自己獲得保護,也可將抗體傳給孩子,最佳接種時機是在懷孕第28~36周施打;如果懷孕時未接種,也建議生產後立即接種。至於新生兒的照顧者,包括父母、爺爺奶奶、月子中心人員等,也建議自費接種1劑Tdap疫苗。

圖說:疾管署建議孕婦可自費接種Tdap疫苗,保護自己和小孩。
日本腦炎
日本腦炎為病媒蚊引起 長者罹病預後差
有些人可能以為日本腦炎是很遙遠的古老傳染病,其實每年本土與境外總病例數仍有2、30例,流行季節主要在每年5~10月,病例高峰通常出現在6~7月,老年人若不慎感染後果很嚴重。
過去曾有一起病例,一名很活躍的阿嬤有次去南部旅遊後,出現精神異常的症狀,家人送她就醫卻一直找不出病因,轉到台北大醫院後,感染科醫師從病人旅遊史、曾經發燒、有腦炎症狀,建議檢驗日本腦炎,果然命中!可惜的是年紀愈大得到日本腦炎,預後愈不好,阿嬤的腦傷已經不可逆,無法回到過去光鮮亮麗的生活。
成人可自費補接種日本腦炎疫苗
日本腦炎是由病媒蚊傳播的疾病,不會由人傳給人,台灣以三斑家蚊、環蚊家蚊及白頭家蚊為主要的傳播媒介。台灣從1960年代推動日本腦炎預防接種,原本使用的是以鼠腦製程之不活化日本腦炎疫苗,不過現在已經有新的活性減毒嵌合型疫苗,自2017年5月22日起幼兒常規接種改採用這個新疫苗,出生滿15個月接種第1劑,間隔12個月接種第2劑。
至於成人是否要自費補接種日本腦炎疫苗?建議若居住或工作場所接近動物畜舍或可能有病媒蚊孳生地點,或是到日本腦炎流行地區旅遊,可以補接種。
請別錯過本期其他精彩內容…
- 孫越膽管結石發炎、急性肺阻塞 精彩公益人生謝幕
- 2017十大癌症死亡率排行 肺癌最致命 連續8年蟬聯第一
- 子宮內膜癌發生率急速竄升 子宮保衛戰!子宮癌症全解析
- 頭痛老是一再發作? 也許你需要預防性治療!
- 突然暈倒了! 腦神經出問題了嗎?
- 小水泡也可能是大危機! 如何對抗帶狀疱疹、單純疱疹?
- 心臟的開關失靈了?! 談心臟瓣膜疾病
- 喘到心臟衰竭! 淺談肺動脈高壓
- 尿酸出現紅字!要治療嗎?
- 你「眼紅」了嗎? 結膜、角膜發炎怎麼辦?
- 四肢末端像被鐵鎚敲打… 法布瑞氏症患者難以言喻的痛
- 「脂糖肝」易得肝癌!
- 不只會腳麻! 糖尿病併發神經病變 全身都會受影響
- 指甲出現異狀怎麼了?
- 新版每日飲食指南8大重點 教您吃得更健康!