
第66期
出刊日:2023-10-13
返回上一層基因治療時代來臨! 血友病可望打一針治癒
血友病人容易反覆於關節及肌肉出血,需終生補充凝血因子,所幸漫無止盡的療程已經見到曙光,基因治療問世,讓打一針治癒血友病成為可能!唯藥費需要上億元台幣天價,尚無法普及。
諮詢╱周聖傑(臺大醫院內科及血液科臨床講師、臺大醫院血友病中心主任、臺大醫院內科部主治醫師)
撰稿╱黃靜宜

一位年輕病人雖有定期注射凝血因子,但關節還是頻頻出血,已經影響行動能力。得知有基因治療的臨床試驗,表達高度意願。醫師評估他符合治療條件收案,治療後,他的凝血因子從零一下子衝到180%,比正常人100%還高,「有效到讓人驚訝」,甚至擔心他的數值這麼高會不會發生血栓。到目前為止已經追蹤兩年,狀況都很好,第八凝血因子的濃度維持在90%到100%左右,跟常人一樣,「什麼針都不用打」,非常開心。治療過程也沒有太嚴重的副作用,「戲稱自己賺了上億元」,可以說是非常幸運的病人。
聽起很先進的基因治療,已經是現在進行式。
早在1990年就出現全球第一個基因療法成功病例,美國一名4歲女童Ashanti DeSilva患有嚴重複合型免疫缺乏症(severe combined immunodeficiency, SCID),因免疫力低下隨時可能感染致死,必須生活在無菌環境中。專家抽出女童的血液細胞加以基因改造後再輸回女童體內,奇蹟發生了,女童體內的免疫T細胞數量直線上升到接近常人程度,終於可以走出家門正常生活。
但之後各界繼續嘗試使用基因療法並不順利,甚至因為有病人死於嚴重的免疫風暴副作用,而使基因療法沈寂了一段時間。直到2012年歐洲核准第一個基因治療產品用於脂蛋白脂酵素缺乏症(lipoprotein lipase deficiency)的成年人,接下來相關醫療技術更為精進,美國食品藥物管理局(FDA)也陸續核准治療遺傳性的視網膜疾病—萊伯氏先天性黑曚症、脊髓肌肉萎縮症、血友病等基因療法藥物,台灣也陸續引進,實際造福在病人身上。
其中,血友病的基因治療讓病人有機會從此擺脫終身打針的命運,也非常具有代表性。

血友病肇因基因遺傳及突變
血友病是第八和第九凝血因子的基因缺陷造成,而這兩個基因恰好都位於X染色體上,所以血友病的遺傳模式是性聯遺傳,如同色盲、蠶豆症一般,嚴重的病人幾乎都是男性,而女性帶有基因缺陷者,絕大多數沒有症狀或症狀相對輕微。
血友病可分成A型、B型(C型重要性較低,已逐漸排除於血友病之列),A型血友病是缺乏第八凝血因子,發生率於男性約萬分之一,全台估計約有一千人;B型是缺乏第九凝血因子,發生率於男性約五萬分之一,全台估計約有兩百人。目前有常規治療或領有血友病重大傷病證明的人數(包含A型及B型),共約一千人左右。
台灣每年仍會有新發生的血友病人,雖然已知有血友病家族史者可以透過產前篩檢等方式避免生下罹病的下一代,但每年仍有一些孩子是後天基因突變導致的血友病,這就無從預防了。血友病並未列在常規的產前檢查項目中,因為發生率很低,加上有治療方式,所以並未全面篩檢胎兒。
病友需定期打針補充凝血因子
3、40年前,因血液篩檢還不夠進步,台灣、日本等國曾發生藥害愛滋事件,有些血友病人輸了受污染的血液製劑而感染B、C肝及愛滋,令人遺憾。後來血液製劑純化及過濾技術提升,已無此一問題,也因為知道血友病人是缺乏特定的凝血因子,所以就改成輸注純化血漿製成的凝血因子。
凝血因子也持續在改進,現在已經有人工合成及長效的凝血因子,讓血中的濃度時間可以維持比較久。凝血因子是採靜脈注射,雖稱為「長效」,但A型血友病仍須3到5天打一次,B型血友病大概是每周一次,長年如此,非常辛苦。如果不定期補充凝血因子,關節就會腫脹出血,影響行動能力。
所幸,近來醫學大幅進步,血友病人終於迎來曙光。
圖說:重度血友病人須定期補充凝血因子,採靜脈注射方式。
血友病大進展1
皮下注射「非凝血因子」 健保有條件給付
藥界新開發出的非凝血因子藥物,只需皮下注射,不用辛苦地找血管,且藥效更久,最長可一個月打一次,大幅減少病人挨針次數。
非凝血因子藥物中,目前上市的是一種模擬第八凝血因子的「雙特異性抗體」。
此藥只需皮下注射,加上抗體的半衰期長達30天,所以可少挨許多針。此藥有健保給付,但需符合一些條件,包括:12歲以下、曾經腦出血、已經達到健保允許的最高量凝血因子注射,但是每年還是會出血6次以上;另外就是有某一關節每半年內會出血3次以上。只要滿足這4項條件任何一項就可以給付,但需事前審查。
不是所有的A型血友病人都能有健保給付,因為藥費還是太貴了。藥費是依照病人體重計算劑量,以體重60公斤的病人來說,就要約1千萬台幣!其實血友病的治療都很貴。以凝血因子來說,國內近1千名血友病人,一年的健保藥費大概是35億到38億,平均一個人大概是一年將近400萬左右藥費。
目前非凝血因子藥物雖然只有一款上市,但還有好幾種藥物在申請藥證或做第3期臨床試驗中,未來將有更多選擇。
血友病大進展2
基因治療問世 有機會一次根治疾病
除了非凝血因子藥物可減少病人打針頻率,還有「基因治療」這個「釜底抽薪」之計。美國FDA已經核准針對B型血友病的基因療法藥物Hemgenix上市,定價350萬美金(約一億台幣),是目前全球最貴藥物。這個藥在台灣尚在申請藥證的階段,根據國外臨床試驗結果,54名中至重度血友病人在接受Hemgenix單次注射治療後,第6和第24個月的平均第九凝血因子濃度為39%、36.7%,出血率也較補充凝血因子的治療方式降低54%。
另外還有一款針對A型血友病的基因治療藥物Roctavian(Valrox),也在2023年6月獲得美國FDA核准,定價290萬美金(約9千多萬台幣)。根據研究數據,共有134名患者使用此一基因療法,病人年出血率平均下降52%,大多數病人追蹤3年後仍具療效,不需常規補充凝血因子。
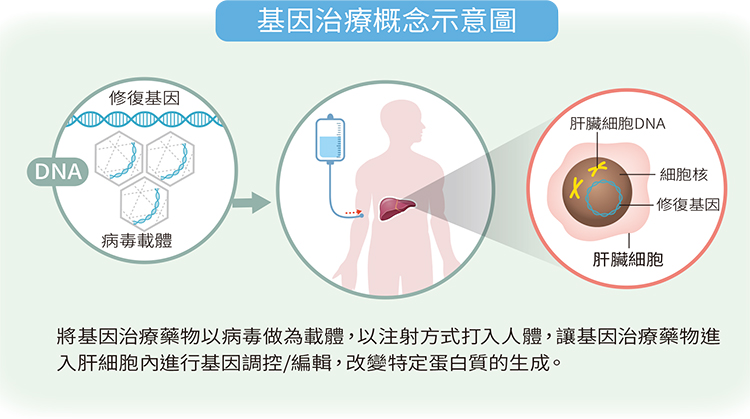
》基因治療原理
基因療法藥物目前多半是利用「腺相關病毒」(adeno-associated virus, AAV)作為載體,注射到病人體內後,會將可正常製造凝血因子的基因送到肝臟細胞內。此病毒載體只剩外殼無法自行再複製,所以不具致病性,且可針對肝臟細胞感染,藉此將正常凝血因子的DNA送進肝臟細胞,讓病人身體自行合成所需的凝血因子,從此不用再輸凝血因子。
不過,此種方式並非修復病人本身缺損的第八或第九凝血因子基因,而是提供一個正常的基因到肝細胞內,所以病人還是會將缺陷基因遺傳給下一代。
》哪些血友病人可受惠?
並非所有血友病人都可接受基因治療,須符合一些條件。
因為基因治療過程中必須讓肝細胞感染腺相關病毒,而且會給非常大量、遠遠超過自然感染的病毒量,所以病人的肝臟必須很健康,而偏偏不少血友病人早年因為輸血感染了B、C肝,所以蠻多人的肝臟條件不好,這是比較可惜的地方。
另外,也要排除被腺相關病毒感染過的病人,這必須透過相關檢查得知。感染過的人因為體內對腺相關病毒有抗體,所以不會有效。
其他條件還包括,一定要18歲以上;不能有抗第八及第九凝血因子的抗體;施打過程必須住院接受靜脈注射,以確保安全,不過出現發燒或其他不適的機率在1%以下。
效果則要數周到一、兩個月才會逐漸顯現,醫師會透過抽血檢查第八或第九凝血因子,看濃度是否有上升來得知效果。
》慎防免疫風暴
因為治療過程是藉由腺相關病毒去感染肝細胞,體內的免疫T細胞會發動,試圖去攻擊被病毒感染的肝細胞,這是人體正常的免疫反應,但卻是接受基因治療的病人不樂見的;若T細胞攻擊肝細胞太厲害,送進去的基因也連帶受損,可能「前功盡棄」!所以治療過程要密集追蹤肝發炎指數,必要時需使用類固醇或免疫抑制藥物來壓制體內免疫反應,確保基因治療的效果。
大約治療半年到9個月後,這種因為腺相關病毒的外殼引起的免疫反應風暴,就比較不會再出現。
》A型血友病尚無法一次治癒
目前國外最早接受基因治療的B型血友病人已經觀察10年,A型血友病最久已經觀察6~7年,暫時沒有看到很令人擔心的副作用。因為B型血友病的基因治療效果比較穩定,所以藥費也比較高,A型血友病的療效維持一段時間後,就逐年往下掉,原因不明,目前預估平均療效可能維持5到10年,就需回頭用注射凝血因子或非凝血因子的方式治療。
基因治療只能做一次 仍有未解問題
以目前技術來看,基因治療只能做一次,失效後不能再做,因為病人體內已經有對付腺相關病毒的抗體,再打一次也沒用,除非基因治療再改良為使用其他病毒載體或非病毒載體。
此外,基因治療後,萬一凝血因子過多,反而會有血栓的問題。文獻上曾有B型血友病人接受基因治療,凝血因子高到超過200%,反而需要服用抗凝血藥物。個體之間的相同基因治療的療效可能會差異極大,目前確切的因素仍不明,這也是基因治療目前仍未解決的問題之一。不過血友病基因治療的上市,為病患帶來更多元的治療選擇,整體而言也將改善病友的生活品質,期待未來能持續發展出更新、更好的治療,以嘉惠病友們。
請別錯過本期其他精彩內容…
- 編輯筆記:醫學尖端療法 盼扭轉癌症與重大疾病
- 張學友演唱會跌坐舞台 梅尼爾氏症不只會眩暈 也可能喪失聽力
- 藝人自曝4年長12顆息肉! 定期糞便潛血與大腸鏡檢查 遠離大腸癌
- CAR-T殲滅癌細胞奏效 其他細胞治療也是治癌的新希望?
- 細胞療法 可治癒第1型糖尿病?!
- 人工智慧結合超音波 15分鐘「快篩」 揪出阻塞性睡眠呼吸中止症
- 精準投彈! ADC抗體藥物複合體 抗癌精準利器
- 基因治療時代來臨! 健保給付天價藥 改變脊髓肌肉萎縮病兒命運
- 減重方式愈來愈多 免開腹也能縮胃 「瘦瘦針」新藥輪番上市
- 不只小孩要打疫苗 成人疫苗你接種了嗎?
- 毒品可用來治療憂鬱症?! 擺脫憂鬱還可以怎麼做?
- 扁桃腺發炎 嚴重可能需要插管、住加護病房?!
- 愛挖鼻孔, 小心鼻前庭炎,甚至影響腦部!
- 醫界翻修冠心病指引 不再稱「穩定性」冠狀動脈疾病 強調預防更重於治療
- 阿斯巴甜列可能致癌物, 可以安心吃嗎?
- 楊智超醫師專欄:跑步時,怎麼手腳麻麻的? 運動及健身所引起的周邊神經病變
- 消脂保肝專欄:脂肪也會累積在胰臟! 與肥胖、代謝症候群、糖尿病前期密切相關
- 王清泓醫師專欄:如何陪伴患有青光眼的家人?