
第68期
出刊日:2024-04-15
返回上一層超高齡社會來襲 存骨本、練肌力 遠離失能威脅!

我國國家發展委員會曾推估,明(2025)年台灣將迎來超高齡社會,65歲以上人口占比將達20%!如何才能擁有高品質的長壽生活?趁年輕存骨本防骨鬆、練肌力防肌少症,可說是迎向老年健康生活的關鍵!
諮詢╱劉珈麟(好心肝門診中心家庭醫學暨骨質疏鬆特別門診主治醫師)
撰稿╱李佳欣
維持良好體能、避免失能威脅,可說是影響老後生活品質的重要關鍵。不過,對於預防失能,國人第一個想到的往往是中風或失智,很少有人想到骨鬆及肌少症的威脅。
骨質疏鬆症是全球僅次於冠狀動脈心臟病的重要疾病,一旦引起骨折,不僅影響生活品質、連帶引發的併發症更可能致命。但台灣骨鬆比例高,依據世界骨質疏鬆基金會(IOF)的統計,國人髖骨骨折發生率更居亞洲第一,該如何守住骨本,擺脫骨鬆威脅?
骨質疏鬆 無症狀的隱形殺手
骨細胞包含「成骨細胞」及「破骨細胞」,前者生成骨質,後者淘汰老舊的骨質,一增一減,維持骨密度的平衡。然而,隨年紀增長、荷爾蒙分泌改變(如停經)或營養不足,骨質流失的速度很容易大於生成速度,因而造成骨質疏鬆。
骨質疏鬆沒有症狀,也不會對生活造成明顯困擾,但最怕的就是稍有不慎,遇上一個碰撞或壓迫就可能造成骨折。其中,脊椎壓迫性骨折與髖骨骨折對病人的健康危害最大。
比起年輕人骨折,高齡骨鬆患者發生骨折的照護更辛苦,因常合併多重慢性病、體力衰弱,手術麻醉的風險本來就高;即使接受手術,出院後也需要較長且密集的復健才能達到理想的效果,且需仰賴足夠的照護人力,也較難克服復健過程的疼痛。
但不開刀或術後復健效果不佳,患者很容易走向臥床,併發褥瘡、泌尿道感染等問題,更可能因感冒、痰液無力咳出而造成肺炎,這些感染問題也是骨折患者反覆入院甚至死亡的常見原因。而根據臨床的統計更發現,骨鬆患者發生過一次骨折,日後再發生其他處骨折的機會也很高。
50歲以上、有骨鬆危險因子 應檢測骨密度
很多人以為只有女性才需要關注骨鬆,但曾有資料統計,台灣50歲以上的男性骨鬆率超過2成。無論男性女性,隨著年紀增長,骨質生成的能力就是會越來越緩慢。當然,女性50歲以上骨鬆率超過4成,還是比男性高一些,主要是因停經後女性荷爾蒙分泌會快速減少,促使骨質流失,所以在停經後5~7年中,骨密度變化的曲線常會呈現急遽下降的陡坡。
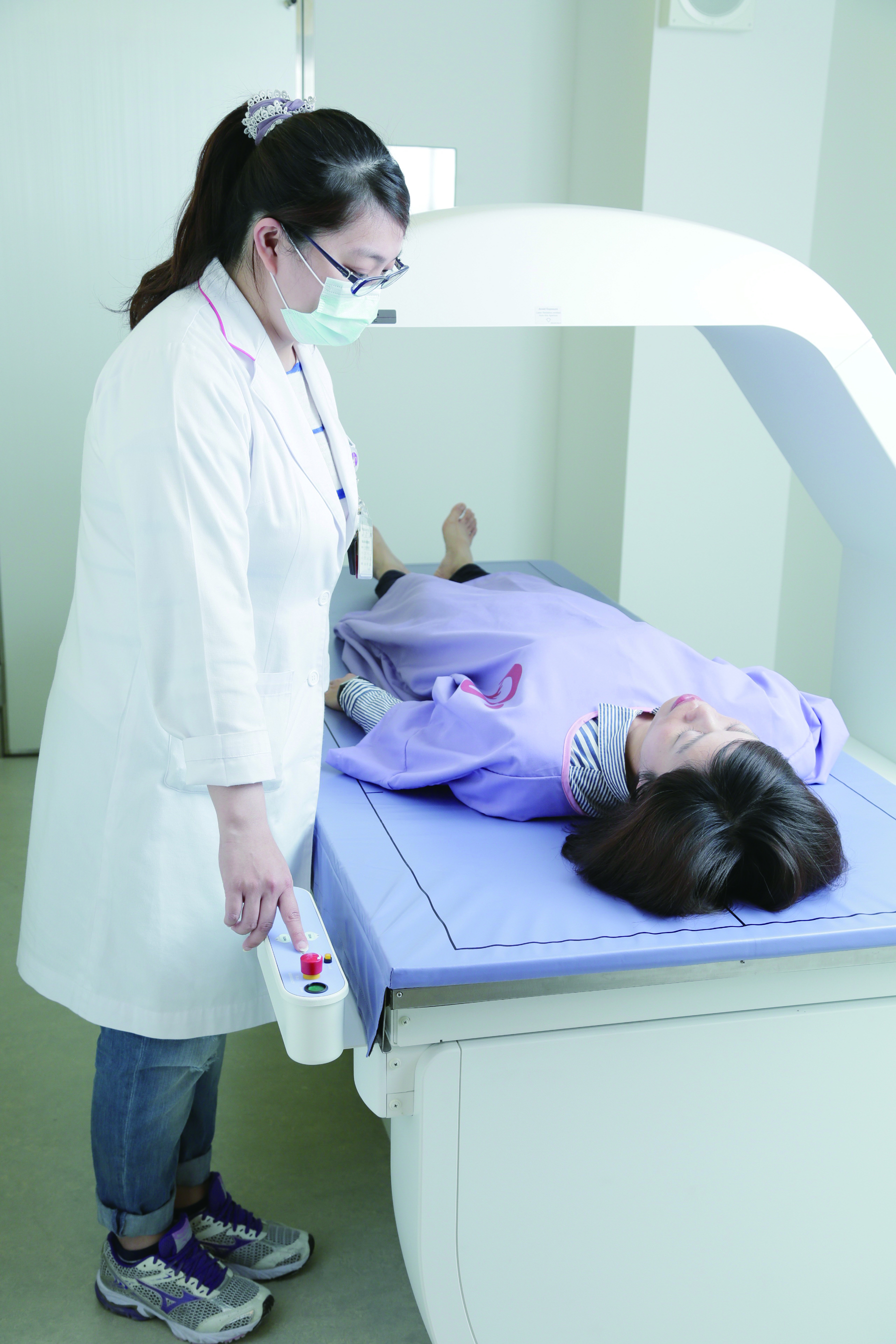
►DXA骨密度檢查

因此,女性停經或男性50歲之後,就應該注意自己的骨密度。台灣參考國際骨鬆治療指引,建議符合以下條件者,應接受骨密度檢查:
-
65歲以上女性或70歲以上男性。
-
有「骨質疏鬆危險因子」的50歲以上男性或停經前後婦女。
其中,「骨鬆危險因子」包括:父母有髖骨骨折病史、身高較年輕時減少4公分以上、體重過輕(BMI<18.5)、有吸菸飲酒習慣、長期使用類固醇或免疫抑制劑、曾因低衝擊就骨折、長期臥床、衰弱或少動、患有會加速骨質流失的內分泌代謝性疾病等。
目前公認標準的檢查方式是「DXA骨密度檢查」,屬於X光檢查的一種,輻射量約為胸部X光的百分之一,通常針對脊椎與髖骨兩個部位進行測量。檢查後,骨密度正常者,可間隔2~3年後再檢查;若骨質不足或骨質疏鬆,應與醫師商討「補骨對策」,包括飲食、運動,必要時使用藥物。
關於骨密度的檢查,有些診所或健檢中心會以腳踝骨超音波檢查來測量,這種方式的好處是容易施作、無輻射性,但無法作為診斷依據,比較適合當成篩檢方式,若異常仍需再進一步做DXA檢查。
至於50歲以下的年輕族群需不需要檢查了解自己的骨質密度狀況呢?若有不尋常的骨折,例如:脊椎壓迫性骨折、兩處以上上肢長骨骨折,那麼可以考慮檢測骨質狀況。但是報告的判讀方式和一般長者不同,有需要的話可諮詢醫師。在一般健康年輕族群,認真運動、攝取均衡營養來補骨本是比做骨質檢查更重要的事情。
存骨本 30歲前衝刺效益最高 三大關鍵:鈣質、維生素D、負重運動
該如何防堵骨折危機?最佳對策就是趁年輕時累積足夠的骨本。
骨質流失隨年紀漸長雖難以避免,但若趁造骨能力好的時候盡可能地多儲存一些骨細胞,老了以後就有本錢流失、延緩骨鬆發生時間,也就是大家常說的「存骨本」。30歲以前是骨質生成的高峰期,在這之前「存骨本」的效益最高;過了30歲,骨質會以每年0.5%~1%的速度流失,就得花更大的力氣來努力。
骨本該怎麼「存」?不管是年輕或已經有骨鬆的人,想促進骨密度的增加,都可從營養、運動兩大面向著手。
其中飲食上首重鈣質的攝取。根據「國人膳食營養素參考攝取量」第八版建議13~18歲每日攝取1200mg的鈣質,19歲以上成人每日攝取1000mg的鈣,但從過去幾次的國民營養調查發現,國人幾乎各年齡層鈣質攝取都不足,這也被認為是國人骨鬆、骨折發生率高的原因之一。
日常飲食中,以各類乳製品(包括起司)、小魚乾、豆腐、豆乾等鈣含量較豐富;蔬菜類則可以盡量挑選深綠色的葉菜類或海帶。足夠的維生素D能促進腸道對鈣質的吸收,過去的調查也發現半數國人的維生素D攝取量不足,懷疑與太少曬太陽有關。建議每天至少應有10~15分鐘接觸日照,也可從食物中攝取維生素D,包括深海魚類、肝臟、瘦肉或蛋黃等,都是不錯的營養來源。
至於保健食品,市面上廠牌眾多,一般來說藥品級的產品,品質較有保障。但要注意劑量並非越高越好,例如鈣的單次劑量若超過500 mg,會影響腸道的吸收。而鈣也分磷酸鈣、醋酸鈣...等等不同成分,建議諮詢醫師、藥師、營養師,選擇適合的品項。例如磷酸鈣雖然身體吸收率較高,但若是腎臟病病人需要限制磷的攝取,就不適合使用。
運動應循序漸進、多樣性
至於促進骨質的運動,則應選擇有負重刺激的類型,像是可變換重量的健身設備、壺鈴、槓片等。因為造骨細胞需要有足夠的壓力刺激,活性才會被激發,對於較年輕或健康的人,只是健走或舉水瓶、輕型啞鈴,對促進骨質的效果就相對有限,負重的強度應以一組8~12下會感到力竭的重量為主。
但要注意,運動後肌肉多少會痠痛,若運動一天後就痛到三、四天都不能動,這樣的強度就可能太強,容易受傷。
至於從來沒有運動或肌力衰弱的高齡者,應循序漸進,只要先動起來,就是很好的訓練。像是最近風行的「超慢跑」,以一定的速度於原地跑步,入門容易、在家就可做,可當作起步的運動。若體力改善後,建議搭配其他可運用到肩、胸、背、腹、臀、大腿肌群的動作,好比抬腿、深蹲或拉彈力帶等。已有骨質疏鬆的人,從事重量訓練建議先請教練指導入門,以免施力不當,反而造成骨折或受傷。
運動跟飲食一樣,都應有多樣性。除了負重運動,應搭配有氧運動、伸展拉筋以及平衡性運動。有氧運動訓練的是大肌群與心肺功能,一般來說,高齡或無運動習慣者,強度應到稍微有點喘的中等強度,每次30~60分鐘,一周累積達到至少150分鐘;年輕或有運動習慣者,可以選擇高強度運動,每次20~30分鐘,一周累積達75~100分鐘。另外,高齡者練太極拳、瑜伽術式、單腳站立等平衡類型的運動,除增強肌力也能訓練身體的本體感覺,預防跌倒的發生。運動前後適度伸展,有助增加身體活動度,避免受傷。

►負重類的運動可刺激造骨細胞的活性。
至於肌少症,與骨質疏鬆可說是一體兩面,我們的肌肉量也與年紀有關,40歲以上開始流失,70歲以上流失更快,如果老人家因此更不想動,也加重骨質疏鬆的問題。越來越多研究發現,肌少症與骨鬆、骨折的發生密切相關,所以,趁年輕養成運動習慣,對於肌少症與骨質都有幫助。

►肌少症與骨質疏鬆密切相關,增強肌力有助預防跌倒骨折。
防骨質流失及造骨藥物接力治療 減少骨折發生
已經有骨質疏鬆的患者,單從營養、運動來改善,效果有限,必須靠藥物輔助,才能有效避免情況繼續惡化、進而發生骨折。目前國內骨質疏鬆症學會建議接受藥物治療的對象為:
1骨鬆患者(T-score ≦ -2.5)
2骨質不足(-2.5 <T-score < -1),但「FRAX骨折風險評估」為高骨折風險的族群
所謂「FRAX骨折風險評估」是世界衛生組織開發的一項計算工具,能整合患者骨密度與各項危險因子(如年齡、家族史、是否吸菸等),估算未來10年發生骨折的機率,並依照各國流行病學統計數據進行調整。若符合「未來10年的髖骨骨折風險超過3%」或「主要骨鬆性骨折風險超過20%」其中一項,就屬於高骨折風險族群。
針對需要用藥的病人,會先進行用藥前的評估,根據藥物副作用及每個病人的狀況選擇適合的藥物,同時維生素D及鈣質不足者也要一併補充,因為這些骨鬆藥物發揮療效的前提是病人要有足夠的鈣質及維生素D。
現行的骨鬆藥物主要分成兩大類型,一為抑制骨質流失,有口服、針劑,選擇種類較多;二是促成骨質生成,也就是有造骨的效果,此一類型較少,皆為注射針劑。一般而言,兩種類型的藥物提升骨密度的表現都不錯,但在預防骨折上,有造骨效果的藥物減少骨折發生率的幅度較大,也能在較短的時間內看到成果,價格也相對較高昂。比較特別的是,目前臨床常用的6種藥物中,「鈣穩」為選擇性雌激素活性調節劑,所以只適用於女性。

骨鬆藥物需接續治療 勿貿然停藥
另外,不管哪種類型的藥物,須至少用藥一年才會看到效果,且若經常斷斷續續地用藥,會大幅影響療效。此外,大部分骨鬆藥物停藥後,仍須使用另一類藥物接續治療,例如使用保骼麗的病人通常半年注射一次,想停藥需更換其他藥物如福善美接續治療,不能驟然停藥,否則已經提高的骨密度又會快速流失、前功盡棄,甚至在這階段就發生壓迫性骨折。
此外,使用造骨類的藥物(如骨穩、益穩挺)時間約一年到一年半,之後也需銜接避免骨質流失的藥物,才能達到鞏固骨密度,避免骨折的目的。
在藥物選擇上,因台灣骨鬆人數多、藥物價格高,考量財務衝擊,健保給付條件相對嚴格。即便是骨鬆學會建議治療的對象(即骨鬆或骨質不足但為骨折高風險族群),仍可能需自費用藥,除非曾經發生過至少一處的骨折,健保才會給付。因此,在藥物的選擇上需考量多重因素。例如,骨鬆嚴重程度、骨折風險、身體狀況及經濟費用考量。每種藥物還有各自的副作用以及用藥頻率與方式的差異,最終仍需綜合考量後,依據個別情況建議。
符合下列情況的患者,則可以在健保給付下用藥:
◎抑制骨質流失型藥物,如:福善美保骨錠(Fosamax Plus)、鈣穩(Evista)、保骼麗(Prolia)。給付條件(符合任一項即可):
1骨質疏鬆症(T-score ≦ -2.5)+ 脊椎或髖部骨折
2骨質疏少症(-2.5 < T-score < -1)+ 脊椎或髖部2處或2次(含)以上之骨折。
◎促進骨質生成劑,如:骨穩(Forteo)、益穩挺(Evenity)。給付條件(需符合兩條件):
1脊椎或髖部≧2處骨折,持續配合使用另一類型藥物,至少連續12個月仍發生至少1處新骨折之病患。
2骨質疏鬆之程度,T-score ≦ -3。
有些骨鬆藥物會有顎骨壞死的副作用,但發生率約為萬分之一或十萬分之一,且多發生在癌症病患、長期使用類固醇、口腔衛生不佳或糖尿病患,患者不需要太過恐慌。只要注重口腔衛生、每半年至牙科檢查,就算發生副作用,大多數的症狀會在停藥後緩解,顎骨壞死的初期轉至口腔外科也能治療。在開始服藥之前,建議先完成拔牙、植牙等較大的牙科手術。
骨鬆是慢性病的一種,治療上需有長期治療的心理準備,但如果能穩定服藥,骨密度可望回升。同時維持體能與均衡營養,許多病人依然能有很好的生活品質。當然,預防骨鬆最好的方式,還是從年輕時就養好骨力,存夠骨本,一生都受用!
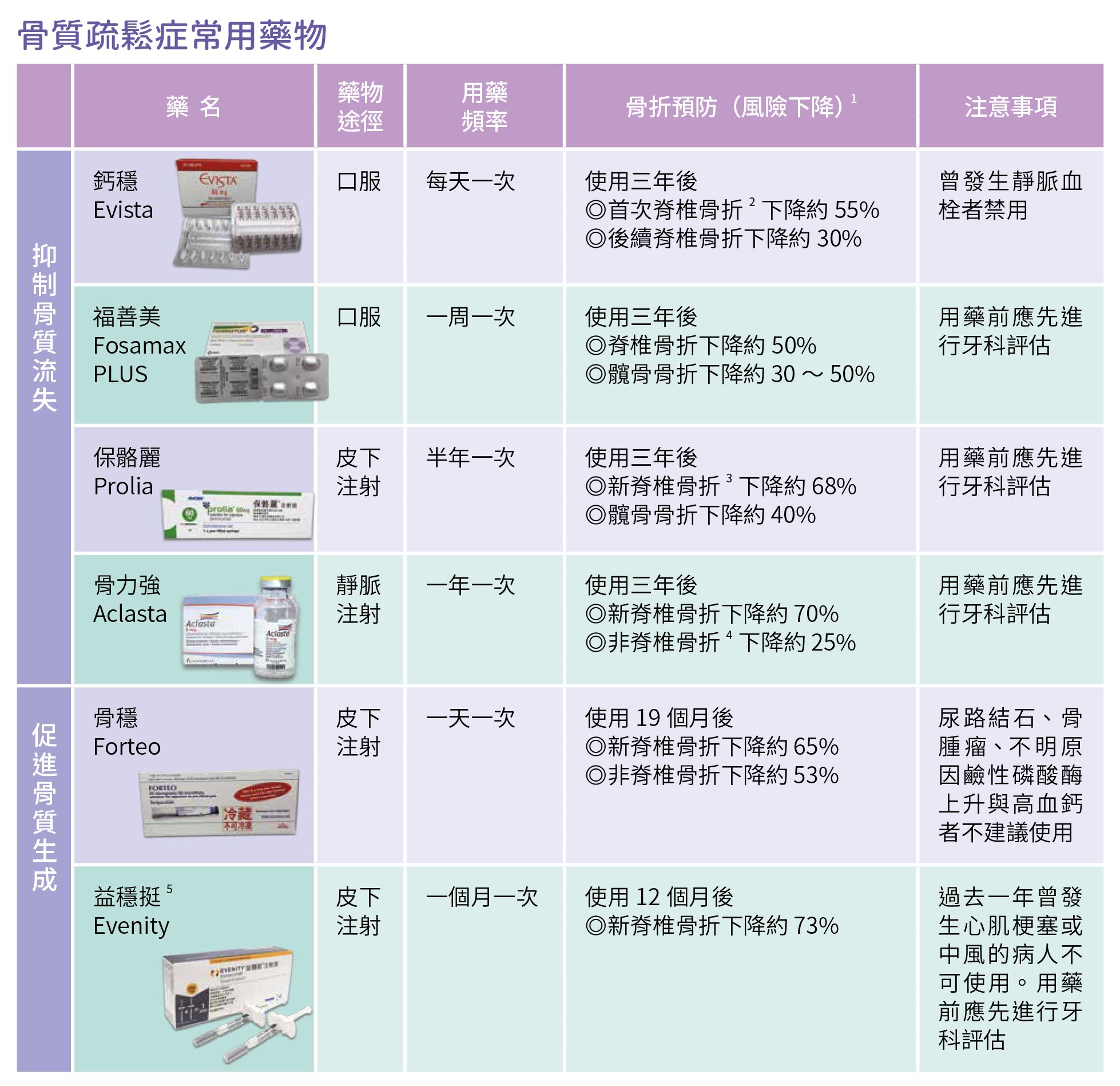
註:
1. 此欄為各個藥物的研究結果,無法直接比較。
2.「首次脊椎骨折」意指未曾骨折的骨鬆患者首次骨折。
3.「新脊椎骨折」
保骼麗、骨力強、骨穩:指「未曾/曾經」骨折的患者,用藥後
發生新骨折。
4.「非脊椎骨折」
骨穩:非脊椎骨骨折包含腳踝/腳部、髖部、肱骨、骨盆、肋骨
、腕部及其他部位骨折。
骨力強:非脊椎骨骨折指排除手指、腳趾、臉部與有症狀胸椎、
腰椎骨折。
5. 益穩挺為雙效藥物,同時有造骨與抑制骨流失的作用。

請別錯過本期其他精彩內容…
- 編輯筆記 / 以「骨力」 迎接健康高齡生活
- 新聞NEWS一下 / 知名人士心肌梗塞驟逝 有心血管疾病風險者應及早預防
- 新聞NEWS一下 / 日知名藥廠紅麴產品引發腎疾致死 使用紅麴產品停看聽
- 血液怎麼會是乳白色?! 小心「乳糜血」的警訊
- 如何早期發現攝護腺癌? 多參數磁振造影檢查可避免「亂槍打鳥」
- 脈衝光治療能緩解乾眼症?
- 乾癬治療新進展 用對藥 病灶可望清零
- 健檢發現頸動脈狹窄,嚴重嗎?
- 長輩出現重聽,會好嗎? 何時該用助聽器?
- 尿路結石痛不欲生! 如何取石碎石一次解答
- 缺鐵性貧血的症狀與治療策略
- 老年人悶悶不樂, 是憂鬱還是失智?
- 難解疼痛, 其實是神經纏套引起?!
- 楊智超醫師專欄 / 不明原因腹痛,尿液照光呈褐色… 可能是紫質症作祟!
- 消脂保肝專欄 陳思潔醫師 /SGLT-2抑制劑 降糖、護腎、顧心、減重,一舉數得!
- 內分泌知識小棧 曾宇婷醫師 / 糖尿病人易骨鬆,骨折風險增!
- 光學同調斷層掃描(OCT) 在青光眼診斷治療上的應用